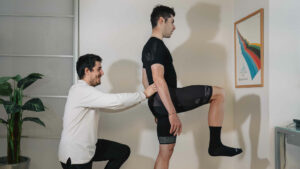
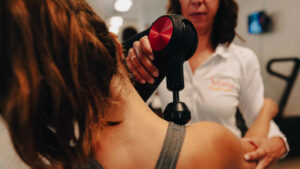La postura è definita come la disposizione delle varie parti del corpo all’interno di uno spazio.
La postura è una caratteristica individuale che varia per ogni persona. Essa ha dei tratti comuni a tutti gli esseri umani ma è influenzata da aspetti personali, situazioni di dolore o semplicemente abitudini errate.
Una postura errata provoca una non perfetta efficienza biomeccanica del corpo, con conseguenti patologie dolorose.
Che cos’è la RPG: Rieducazione Posturale Globale
La RPG è un metodo riabilitativo che si basa sul concetto della bipolarità muscolare, ovvero considera le differenze tra le funzioni muscolari statiche e dinamiche. Queste differenze possono essere di tipo anatomico, metabolico o funzionale.
Questo metodo fisioterapico è stato sviluppato da Philippe Souchard nel 1981. Ad oggi è però estremamente attuale in quanto considera il corpo nella sua globalità, con un approccio olistico che non si limita alla sola parte dolente ma mira a ristabilire un equilibrio nel paziente.
All’interno di Vitalia, i terapisti utilizzano con successo questa tecnica con moltissimi pazienti, aiutandoli sia in caso di patologie dolorose sia nella performance sportiva.

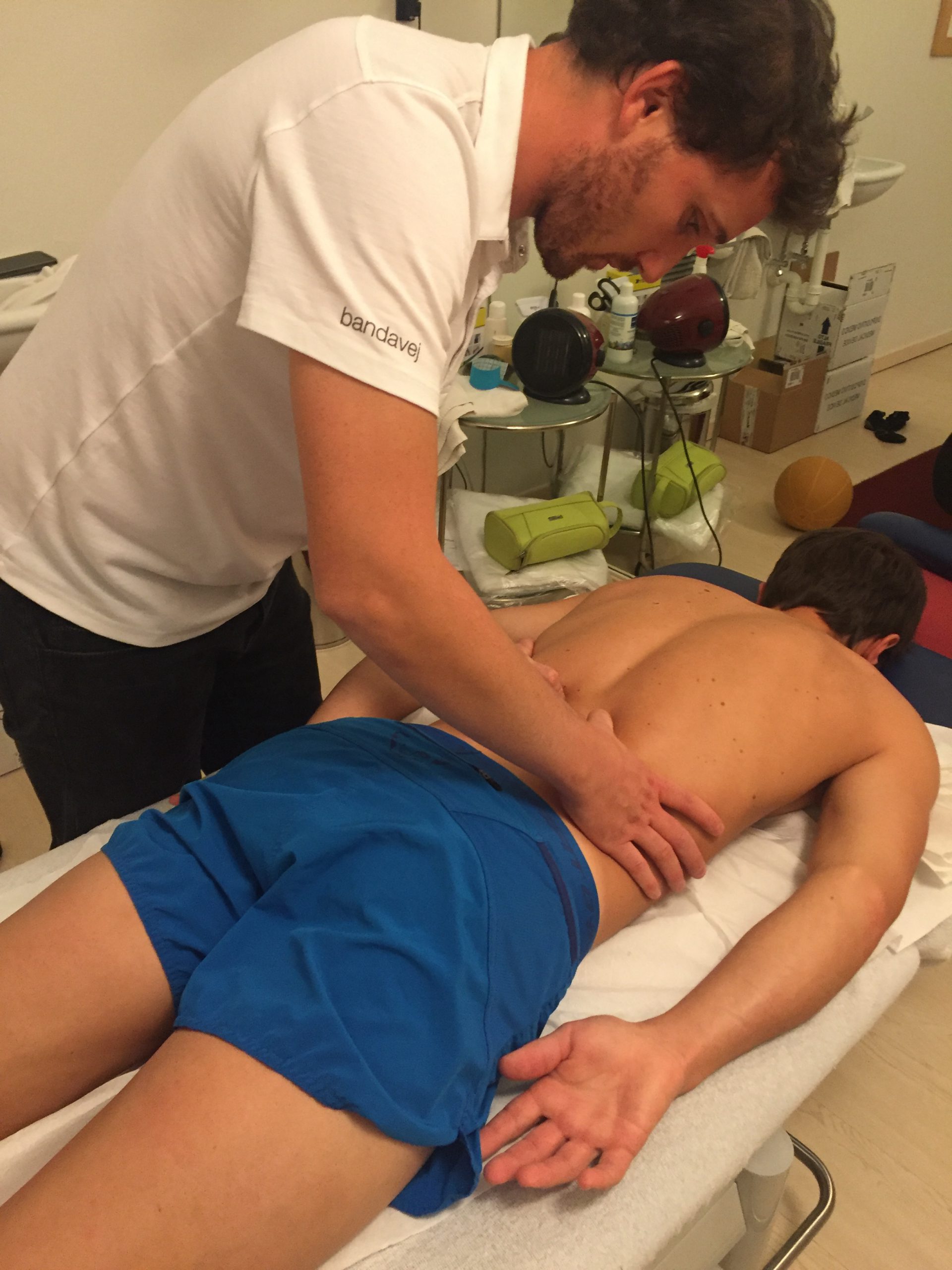
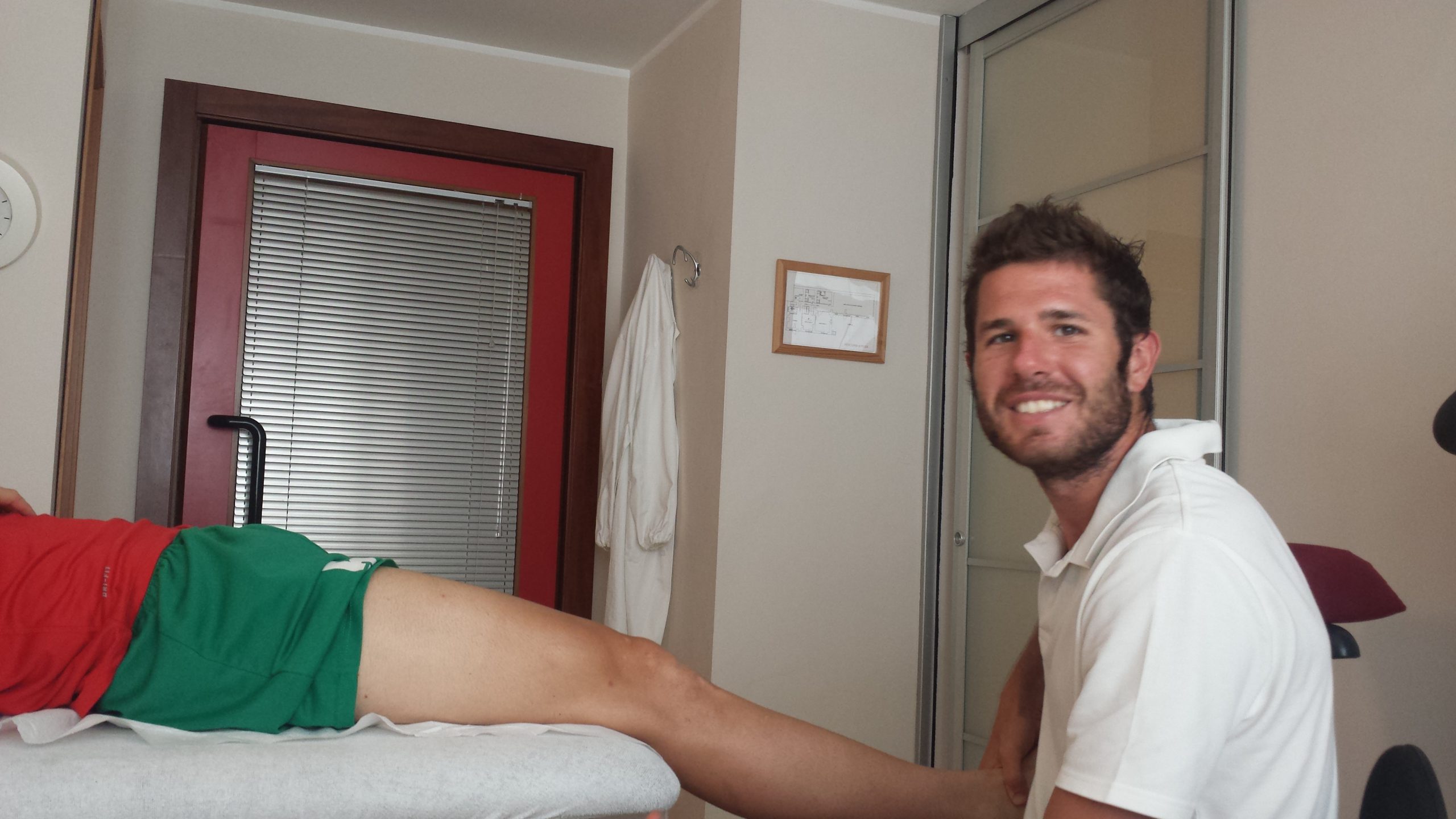
Seduta di RPG a distanza con un atleta della nazionale giovanile di arrampicata sportiva
Secondo i principi della RPG, la funzione muscolare statica è la principale responsabile degli atteggiamenti posturali errati, causa e/o conseguenza di disfunzioni meccaniche dolorose.
La RPG utilizza alcune posture attive che vanno a reclutare diverse catene muscolari di tutto il corpo. La muscolatura viene attivata con delle contrazioni isometriche (che mantengono invariata la lunghezza del muscolo) ed eccentriche a lunghezza muscolare crescente (che offrono una resistenza muscolare a delle forze esterne). In questo modo, il terapista vuole ottenere una riduzione del meccanismo patologico muscolare che causa nel paziente retrazione tendinea e ipertono, con conseguente dolore ed errata postura.
Gli obiettivi della RPG
La Rieducazione Posturale Globale ha come obiettivo la riprogrammazione e la riarmonizzazione della postura della persona, contenendo la rigidità ed i dolori dell’apparato muscolo-scheletrico.
Essa permette di prendere coscienza di ciò che il corpo è in grado di comunicare riguardo le forme e le condizioni di muscoli ed articolazioni, individuando le tensioni muscolari che alterano la normale simmetria corporea.
Il trattamento posturale si pone obiettivi a medio-lungo termine. Non sempre occorre correggere immediatamente una postura squilibrata.
Ad esempio, talvolta una postura squilibrata è il risultato di una posizione antalgica, ovvero la ricerca inconscia del fisico di una posizione che lenisca un dolore localizzato in un segmento corporeo. Correggere la postura nella fase in cui il paziente è dolorante, non farebbe altro che accentuare tale discomfort ed incrementare lo squilibrio posturale. Occorre quindi, in una prima fase, assecondare lo squilibrio posturale per poi poter intervenire su di esso quando il dolore sarà regredito. In questa seconda fase, infatti, il paziente comincerà a recuperare autonomamente una postura corretta, ed il compito del fisioterapista sarà quello di intervenire per accompagnare e facilitare questa normalizzazione.
Come si svolge una seduta di RPG
Le sedute sono individuali e prevedono:
• un lavoro attivo da parte del paziente per mantenere la posizione di allungamento impostata dal terapista,
• l’intervento manuale del terapista per correggere tutti i compensi che la messa in tensione globale rileverà.
La messa in tensione globale (la postura finale che si vuole ottenere) non può essere ottenuta subito ad inizio seduta.
In una prima fase, il fisioterapista deve “accettare” le tensioni del paziente, il cui corpo si rivelerà reticente nel mettere in pratica le richieste del professionista. Nella fase finale della seduta le parti si invertiranno ed il paziente sarà in grado di accettare ciò che viene richiesto dal fisioterapista per raggiungere la postura richiesta con meno compensi possibili.
Nonostante l’allungamento muscolare possa dare spesso delle sensazioni sgradevoli, esso è necessario per raggiungere lo scopo della seduta.
È fondamentale che il fisioterapista ed il paziente dialoghino. Il paziente deve comunicare le sensazioni che prova, guidando così le scelte consapevoli del terapista. Egli potrà quindi propendere per una sospensione momentanea della progressione della postura, correggendo le tensioni muscolari per poi procedere nuovamente con la fase di allungamento.
Occorre fare molta attenzione alla comparsa di compensi durante gli allungamenti in globalità. Spesso, il paziente cerca di “scappare” da una postura che gli viene richiesta: compito del terapista è quello di eliminare i compensi, riportando il paziente nella postura corretta per continuare la seduta. Il terapista utilizza la sua manualità per sentire dove intervenire in modo preciso, fare la correzione che ritiene opportuna ed ottenere sul corpo del paziente tale correzione.
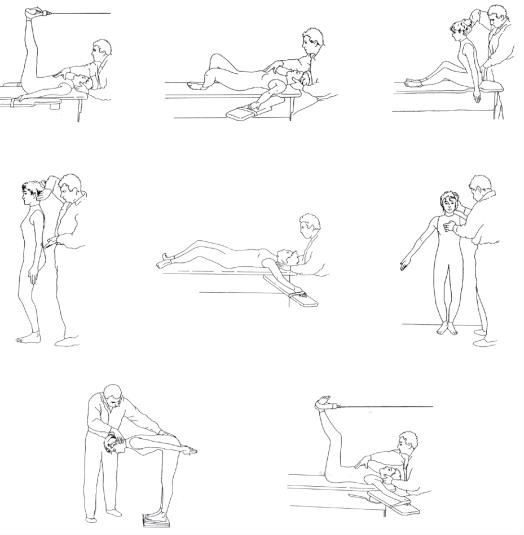
A seconda della catena neuromuscolare su cui si vuole intervenire si deciderà la postura più adeguata per il trattamento.
Le posture si dividono in quattro famiglie:
• apertura coxo-femorale, braccia addotte
• apertura coxo-femorale, braccia abdotte
• chiusura coxo-femorale, braccia addotte
• chiusura coxo-femorale, braccia abdotte
Ricordiamo che l’articolazione coxo-femorale corrisponde all’articolazione dell’anca.

P. Souchard
Rieducazione posturale globale RPG – Il metodo;
ELSEVIER
All’interno della stesso gruppo di posture, il fisioterapista sceglie, a seconda dell’obiettivo terapeutico, se utilizzare una postura in scarico (con il paziente sdraiato supino) oppure in carico (con il paziente seduto od in piedi).
Le postura in decubito dorsale (supine) sono utilizzate maggiormente per pazienti in età avanzata oppure che presentano una prevalenza di dolore. Le posture in carico sono invece più attive ed impegnative e richiedono un ottimo controllo motorio da parte del paziente stesso.
Normalmente, durante una stessa seduta si utilizzano due posture, intervallate da una piccola pausa.
La frequenza consigliata è:
• in caso di problematiche dolorose: bisettimanale, per poi passare a settimanale con il progressivo miglioramento della sintomatologia
• in caso di dismorfismi: settimanale
L’importanza del tempo
Come già detto, la RPG richiede tempo: il tempo è il mezzo, non il fine di questa tecnica.
Esso è fondamentale perché tutte le parti che compongono la catena muscolare trattata durante la seduta possano essere messe progressivamente in tensione.
L’allungamento muscolare è legato al concetto di fluage, ovvero l’allungamento definitivo che è proporzionale al tempo di trazione. Questo vuol dire che più a lungo verrà mantenuto l’allungamento, migliore sarà il risultato di allungamento sulla catena muscolare, riducendo così la tensione.
Si capisce quindi perché la RPG richieda lentezza, delicatezza e gradualità.
Bibliografia
P. Souchard Rieducazione posturale globale RPG – Il metodo; ELSEVIER
P. Souchard Basi del metodo di rieducazione posturale Globale. Il campo chiuso. Ed. Marrapese
Lawand P, Lombardi Júnior I, Jones A, Sardim C, Ribeiro LH, Natour J.
Effect of a muscle stretching program using the global postural reeducation method for patients with chronic low back pain: A randomized controlled trial.
Joint Bone Spine. 2015 Jul;82(4):272-7. doi: 10.1016/j.jbspin.2015.01.015. Epub 2015 Apr 13.
Oliveri M, Caltagirone C, Loriga R, Pompa MN, Versace V, Souchard P.
Fast increase of motor cortical inhibition following postural changes in healthy subjects.
Neurosci Lett. 2012 Nov 14;530(1):7-11. doi: 10.1016/j.neulet.2012.09.031. Epub 2012 Sep 28.
Paolucci T, Attanasi C, Cecchini W, Marazzi A, Capobianco SV, Santilli V.
Chronic low back pain and postural rehabilitation exercise: a literature review.
J Pain Res. 2018 Dec 20;12:95-107. doi: 10.2147/JPR.S171729. eCollection 2019. Review